Erste Hilfe bei epileptischen Anfällen
Sie haben diese kleine Anleitung erhalten, weil ein Angehöriger, Freund oder Bekannter unter
Epilepsie leidet. Trotz der mittlerweile sehr guten Behandlungsmöglichkeiten ist die betreffende
Person nicht 100-prozentig vor weiteren Attacken geschützt. Wie Sie sich beim Auftreten eines
„großen Anfalls“ (Grand mal-Anfall) verhalten können, erläutern die folgenden Hinweise.
Ruhe bewahren
Große epileptische Anfälle wirken für Außenstehende oft sehr dramatisch und beängstigend, obwohl
sie selten lebensbedrohlich sind (Ausnahme: „Status epilepticus“). Sie helfen dem Betroffenen,
anderen Anwesenden und sich selbst am meisten, wenn Sie Ruhe bewahren und ausstrahlen.
Schicken Sie deshalb Schaulustige ruhig und entschieden weg. Weisen Sie gegebenenfalls darauf hin,
dass es sich „nur“ um einen Anfall handelt und dass Sie sich damit auskennen. Blicken Sie auf die
Uhr, um die Dauer des Anfalls beurteilen zu können.
Den typischen Anfallsverlauf kennen
Grand mal-Anfälle folgen einem Schema. Wenn Sie dieses kennen, werden Sie sich sicherer fühlen
und weniger Grund zur Sorge haben: Meist wie eine „Blitz aus heiterem Himmel“ verliert der Patient
plötzlich das Bewusstsein, wobei er manchmal vorher einen Schrei ausstößt oder auch Urin verliert
(Der Schrei ist kein Ausdruck von Schmerz, sondern Folge herausgepresster Luft!). Durch den
Bewusstseinsverlust kann es zum Sturz und leider auch zu Verletzungen kommen. Während des
Anfalls ist die gesamte Muskulatur angespannt. Da auch die Atemmuskulatur verkrampft, kann es
vorübergehend zu einem Atemstillstand kommen (mit einer Blauverfärbung der Haut). Nach
spätestens 30 Sekunden setzt die Atmung wieder ein. Es besteht keine Erstickungsgefahr, also
keinerlei Notwendigkeit zur Wiederbelegung. Es dauert dann noch einige Minuten, bis der Patient zu
sich kommt. Er muss sich orientieren und ist in der Regel müde und schlafbedürftig.
Gefahren und Verletzungen vorbeugen
Grand mal-Anfälle enden in aller Regel nach einigen Minuten von selbst. Sie sind kein Notfall, sondern
ein Symptom und erfordern keine spezielle ärztliche Behandlung. Ihre wichtigste Aufgabe ist es, den
Kranken vor zusätzlichen (!) Gefahren und Verletzungen zu schützen. Schaffen Sie eine
Sicherheitszone (keine spitzen oder kantigen Gegenstände in Reichweite!). Platzieren Sie den Kranken
um, wenn er sich in einem Gefahrenbereich aufhält (Eisenbahnschienen, befahrene Straße,
Schwimmbecken, Feuer, heißer Herd, Treppenstufen). Verhindern Sie vor allem Verletzungen, die
durch Sturz oder Zuckungen des Patienten drohen. Fassen Sie zum Transportieren den Kranken am
Oberkörper und nicht an den Armen an (Gefahr der Schulterausrenkung!). Versuchen Sie auf keinen
Fall, den Anfall zu „durchbrechen“ (z. B. durch Schütteln, Anschreien, Riechstoffe).
Sicher lagern
Lagern Sie den Patienten frei auf dem Boden und schränken Sie seine Bewegungsfreiheit nicht ein.
Schützen Sie den Kopf durch eine weiche Unterlage (Decke, Kissen, Jacke, Tasche, Mantel) oder
halten Sie ihn leicht in Ihren Händen. Öffnen Sie beengende Kleidungsstücke (Krawatte,
Hemdkragen), um die Atmung zu erleichtern. Sobald die Muskelverspannungen nachgelassen haben,
kann eine stabile Seitenlage Atmungsprobleme verhindern (z. B. Verschlucken von Speichel oder
Erbrochenem).
Mund schonen
Bei einem Grand mal-Anfall besteht die Gefahr, dass sich der Betroffene in die Lippen beißt. Ärzte und
medizinisches Fachpersonal verwenden in solchen Fällen mitunter spezielle „Gummikeile“. Als Laie
sollten Sie auf solche Maßnahmen verzichten, also dem Patienten nicht Gegenstände „zum Schutz“
zwischen die Lippen schieben (z. B. einen Schlüsselbund oder Löffel). Der dadurch entstehende
Schaden an Zähnen, Zunge oder Kiefergelenk ist oft größer als eine selbst zugefügte Bisswunde.
Nicht zuletzt riskieren Sie, gebissen zu werden, wenn Sie an Mund und Zähnen des Kranken
manipulieren.
Ablauf beobachten und dokumentieren
Nach einem Anfall kann sich der Patient nicht an Einzelheiten erinnern. Deshalb ist es wichtig, dass
sie diese möglichst genau registrieren und dokumentieren. Ihre Beobachtungen können dem
behandelnden Arzt wertvolle Hinweise liefern, Diagnostik, Therapie und Prophylaxe des Leidens zu
verbessern.
Beistand gewähren
Stehen Sie dem Patienten auch nach dem Anfall ausreichend lange bei. Sprechen Sie ihn beruhigend
an, wenn er zu sich kommt. Zeigen Sie ihm, dass Sie ihm solange helfen werden, wie er Sie benötigt.
Manchmal kann es bis zu einer halben Stunde dauern, bis ein Anfallspatient wieder voll orientiert ist
und entsprechende Fragen beantworten kann. Ermöglichen Sie ihm eine ungestörte Erholungsphase.
Begleiten Sie den Kranken eventuell nach Hause oder rufen Sie einen anderen Helfer bzw.
Familienangehörigen an, sofern der Patient dies möchte. Schicken Sie auch in dieser Phase
Schaulustige weg, da deren Anwesenheit für den (nicht mehr bewusstlosen!) Kranken meist
unangenehm ist. Überlassen Sie dem Patienten gegebenenfalls Ihre Telefonnummer. Schildern Sie
ihm auf Wunsch das zurückliegende Geschehen, damit er seinem Arzt davon berichten kann.
Wünsche des Kranken respektieren
Setzen Sie sich nicht über die Wünsche des Patienten hinweg. Dieser kennt sich am besten mit
seinem Leiden aus und kann einschätzen, welche Hilfen er in einer solchen Situation benötigt. In der
Regel ist seine Epilepsie bekannt und behandelt.
Bei Bedarf Notarzt verständigen
Rufen Sie einen Arzt, wenn der Krampf länger als 4 Minuten anhält, es innerhalb einer Stunde zu
mehreren Anfällen kommt oder es nach Erschlaffung der Muskulatur länger als 4 Minuten dauert, bis
der Kranke wieder zu sich kommt. Auch bei blutenden Wunden und anderen auffälligen Verletzungen
sollten Sie umgehend einen Arzt oder Rettungssanitäter verständigen.
Kategorie / Lernmaterialien
Vier-Seiten-Modell
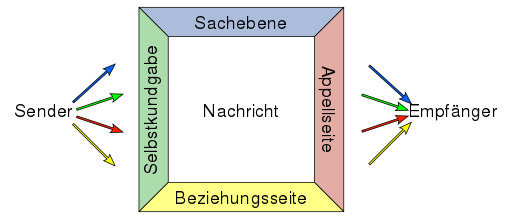
Das Vier-Seiten-Modell (auch Nachrichtenquadrat, Kommunikationsquadrat oder Vier-Ohren-Modell) von Friedemann Schulz von Thun ist ein Modell der Kommunikationspsychologie, mit dem eine Nachricht unter vier Aspekten oder Ebenen beschrieben wird: Sachinhalt, Selbstkundgabe, Beziehung und Appell. Diese Ebenen werden auch als „vier Seiten einer Nachricht“ bezeichnet. Das Modell dient zur Beschreibung von Kommunikation, die durch Missverständnisse gestört ist.
Mit dem Vier-Seiten-Modell kombiniert Schulz von Thun zwei psychologische und sprachtheoretische Analysen. Paul Watzlawick postulierte, dass jede Aussage unter einem Inhaltsaspekt und einem Beziehungsaspekt verstanden werden könne (zweites Axiom). Der Sprachtheoretiker Karl Bühler beschrieb im Organon-Modell sprachliche Zeichen anhand dreier semantischer Funktionen: Ausdruck, Appell und Darstellung. Solche Modelle sind in der Linguistik auch als Modelle der Sprachfunktionen geläufig.
Das übergeordnete Ziel bei dieser Modellbildung besteht darin, zu beobachten, zu beschreiben und zu modellieren, wie zwei Menschen sich durch ihre Kommunikation zueinander in Beziehung setzen. Dabei wendet Schulz von Thun sich den Äußerungen (den „Nachrichten“) zu. Diese können aus vier unterschiedlichen Richtungen angesehen und unter vier unterschiedlichen Annahmen gedeutet werden – dies sind die vier Aspekte oder Ebenen, die Schulz von Thun als „Seiten einer Nachricht“ bezeichnet:
Sachaspekt die beschriebene Sache („Sachinhalt“, „Worüber ich informiere“)
Selbstaussage dasjenige, was anhand der Nachricht über den Sprecher deutlich wird („Selbstkundgabe“, „Was ich von mir selbst kundgebe“)
Beziehungsaspekt was an der Art der Nachricht über die Beziehung offenbart wird („Beziehung“, „Was ich von dir halte oder wie wir zueinander stehen“)
Appell dasjenige, zu dem der Empfänger veranlasst werden soll („Appell“, „Wozu ich dich veranlassen möchte“)
Literaturverzeichnis:
Wikipedia
Was ist Validation
Validation ist eine Methode, um mit desorientierten, sehr alten Menschen zu kommunizieren. Diese
Technik hilft Stress abzubauen und ermöglicht diesem Personenkreis ihre Würde, Selbstachtung
und Wohlbefinden wiederzuerlangen.
Validation basiert auf einem empathischen Ansatz. Indem man „in die Schuhe“ eines anderen
Menschen schlüpft und „mit seinen Augen sieht“, kann man in die Welt der sehr alten,
desorientierten Menschen vordringen und die Gründe für ihr manchmal seltsames Verhalten
enträtseln.
Die Validationstheorie hilft uns zu verstehen, dass viele sehr alte, desorientierte Menschen (zum
Teil mit der Diagnose Demenz), sich im Endstadium ihres Lebens befinden und danach streben,
unerledigte Aufgaben aufzuarbeiten, um in Frieden zu sterben.
Validation ist eine Werkzeug, um mit sehr alten, desorientierten Menschen nonverbal und verbal zu
kommunizieren und besteht aus:
Grundhaltung
einfühlsam / empathisch
• validieren = „für gültig erklären“, „geeignet sein“
• annehmen, respektieren
• wertschätzend
• urteilsfrei
• unsere eigenen Gefühle ‘haben Pause’
• wir korrigieren nicht
• ‘in den Schuhen des anderen gehen’
Theorie
Basiert auf der humanistischen Psychologie (Maslow, Rogers, May etc.): „Akzeptiere
deinen Klienten ohne zu urteilen“. Zusätzlich erwähnte S. Freud, dass der Therapeut keinen
Einblick und keine Verhaltensänderung erzielen kann, wenn der Klient nicht zu einer Veränderung
bereit ist oder nicht die kognitive Kapazität zur Einsicht hat.
Techniken
• Zentrieren
• Beobachten
• Kalibrieren
• Empathie
• W-Fragen, offene Fragen, keine Fragen nach Gefühlen – weder ‘gute’ noch ‘schlechte’
niemals Warum!
• Umformulieren mit Schlüsselwort in dem Rhythmus, der Stimme, der Emotion der Person
• Sprechen Sie das bevorzugte Sinnesorgan an
• Verwenden Sie Polarität / das Extrem
• Helfen Sie der Person sich das Gegenteil vorzustellen
• Erinnern
• Bewältigungsstrategie von früher finden
Literaturverzeichnis:
Feil N. & de Klerk-Rubin V. (2017). Validation. München: Ernst Reinhardt.
Feil N. (2007). Validation in Anwendung und Beispielen. München: Ernst Reinhardt.
Fercher P., Sramek G. (2013). Brücken in die Welt der Demenz. München: Ernst Reinhardt.
https://vfvalidation.or
Physiologische Veränderungen im Alter
Durch das normale Altern nimmt die Leistungsfähigkeit ab.
Dabei kann in 3 Gruppen unterschieden werden:
Körper
Beweglichkeit
Kraft
Fingerfertigkeit
Sinne
Sehen
Hören
Fühlen
Riechen
Geist
Gedächtnis
Reaktion
Koordination
Durch Strukturelle Veränderungen des Körpers kommt es zu Veränderungen der Funktion der betroffenen Bereiche. Dies wiederum hat Folgen auf die Leistungsfähigkeit.
Bsp.: Abnutzung der Gelenke – eingeschränkte Beweglichkeit
Dabei gilt zu beachten, dass Menschen im gleichen Alter im gleichen Ausmaß betroffen sind.
Literaturverzeichnis
•Steidl Siegfried; Nigg, Bernhard (2014): Gerontologie, Geriatrie und Gerontopsychiatrie. Ein Lehrbuch für Pflege- und Gesundheitsberufe. Facultas.wuv. Wien.
•https://www.neurologienetz.de/fachliches/skalen-scores/timed-up-and-go-test/
•Leitthema: Alter(n) und Gesundheit, Published: June 2006; Bewegung, körperliche und geistige Mobilität im Alter
Heilerziehungspflege
Das Ziel des multiprofessionell ausgerichteten Berufsbildes ist eine ganzheitliche Verknüpfung der Felder Teilhabe, Bildung und Pflege. Heilerziehungspfleger gehen dabei personenzentriert (also immer auf die individuellen Vorstellungen des begleiteten Menschen), sozial- und teilhabeorientiert (also immer mit Blick auf das soziale Umfeld und die Ermöglichung von Teilhabe) vor und begleiten die Klienten wo notwendig bei der Bewältigung des Alltags. Der konkrete Aufgabenschwerpunkt variiert deshalb folgerichtig abhängig von den persönlichen Notwendigkeiten der jeweils begleiteten Person und dem Ort der erbrachten Dienstleistung. Heilerziehungspflege kooperiert mit anderen Fachdiensten und Berufsgruppen.Heilerziehungspflege versteht sich dabei als Menschenrechtsprofession, d. h. im professionellen Tun werden Menschen unterstützt in der Umsetzung menschenrechtlicher Ansprüche, auch und gerade wenn diese Menschen in Gefahr sind gesellschaftlich vorenthalten zu werden.
Tätigkeitsfelder der Heilerziehungspflege
Assistenz im Bereich Wohnen
Assistenz im Bereich Arbeit
Assistenz im Bereich Bildung
Assistenz im Bereich Freizeit
Assistenz im Bereich Pflege(Pflegeassistenz)
Unterschied zwischen Autonomie und Selbstbestimmung
Autonomie heißt sich selbst (als Einzelperson oder Gruppe) ein Gesetz geben.
In Bezug auf Menschen in verschiedenen Lebensphasen und -situationen werden zwei Formen von Autonomie unterschieden, einerseits die Möglichkeit Autonomie auszuüben, das heißt, tatsächlich eugene Entscheidungen selbstverantwortlich treffen zu können und das eigene Leben zu gestalten. Dies wird häufig auch als Selbstbestimmung bezeichnet.
Andererseits gilt die grundsätzliche Anerkennung der Autonomie eines Menschen, auch wenn dieser sie nicht ausüben kann, als grundsätzliche Unverfügbarkeit des anderen. Auch ein Neugeborenes, ein Mensch im Koma oder ein Sterbender ist in diesem Sinne Autonom, da keinen anderen Menschen zusteht, über ihn zu verfügen.
Da niemand alle Aspekte seines Lebens kontrollieren und sein Schicksal in jeder Hinsicht selbst in die Hand nehmen kann, bleibt Autonomie eine Vision.
Der Begriff “Selbstbestimmung” hingegen reicht weniger weit und bezieht sich immer auf einen konkreten Bereich des Lebens.
Das Erleben von Selbstbestimmung ist ein zentraler Bestandteil von Lebensqualität.
Merkmale von Selbstbestimmung bei Menschen mit Unterstützungsbedarf(Sozialgesetzbuch).
Anhand vier Kompetenzen kann festgestellt werden ob von Selbstbestimmung die Rede sein kann oder nicht:
1. Organisationskompetenz: WO,WANN,WIE und VON WEM die Hilfe geleistet wird.
2. Personalkompetenz: WELCHE ASSISTENTEN konkret die Hilfe übernehmen sollen.
3. Anleitungskompetenz: Wie die konkrete Hilfe von den Assistenten ausgeführt wird, richtet sich NACH DEN ANSWEISUNGEN der Behinderten Person, die als ExpertIn in ihrer Angelegenheit eigene Bedürfnisse am besten kennt.
4.Finzanzkompetenz: Die Behinderte PERSON SELBST KONTROLLIERT die Steuerung der Finanzierung und sorgt somit für den wirschaftlichen Umgang der Finanzmittel.
